「第2波の真っただ中にいると認識している」
5月末、現状をそう伝えたのは福岡・北九州市の北橋健治市長。6月3日の会見では、「最悪の状況は脱しつつあるように見える」と希望を込め修正したが、全国的に感染拡大が落ち着く傾向の中で起きた、人口90万人の地方都市の感染者増大“北九州ショック”は、医療対策関係者に衝撃を与えた。
新型コロナウイルスを「見える化」
政府の諮問委員会の尾身茂会長は、いくつかの地域で感染が増えてきていることに、
「これからも間違いなくほかの県でもあると考えていただければ」
と“第2、第3の北九州”の出現に警鐘を鳴らした。
4月30日~5月22日まで、ひとりの感染者も出なかった北九州市だが、23日以降に感染者が急増。6月5日まで14日連続、合わせて135人の感染者が確認された。
5月31日には再開したばかりの市内の小学校で新型コロナウイルスのクラスター(感染者集団)が発生。新たに小中学生6人の感染が判明し、事態の深刻さが浮き彫りになった。
北九州市危機管理参与も務める「救急振興財団・救急救命九州研修所」の郡山一明教授は北九州市で感染者が増えたことについて、
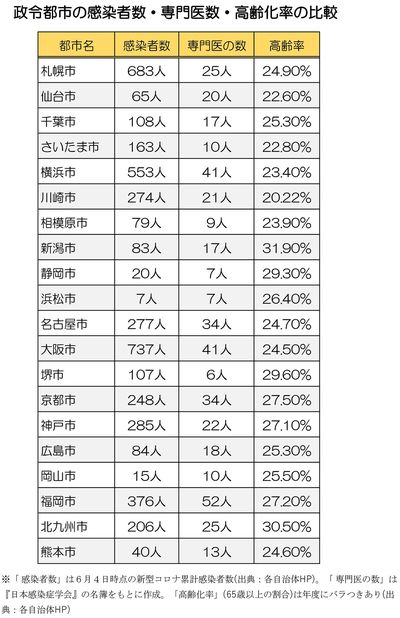
「1つ目は、高齢者の割合が多いということ。新型コロナウイルスが多い政令指定都市の中でも特に高い30・5%です」
高齢者は重症化のリスクが高いというデータもある。
「2つ目に医療施設が多く、周りの小さな市町村から重症患者が市内の医療機関に搬送されてきていること。ほかの地域から運ばれてきた患者がコロナだったこともありました。北九州市はもともと、5市が合併した市で、伝統的に医療機関が豊富です。昔から地域愛を持っているので、医療機関の連携があります」
と地域独特の事情を語る。
「3つ目は、感染力がある患者による感染拡大があったことです。コロナは、発症前がいちばん感染力が強い。症状が出てから入院した人は、すでに外で周囲に感染させている可能性が高い」
グローバルヘルスケアクリニックの水野泰孝院長はさらに4つ目の理由として、
「ずっと感染者が確認されなかったのは、水面下での感染者の存在は否定できませんが、外部から入ってきた可能性が高いと思われます。県外からの出張者から広がった、もしくは市内の人が県外で感染してきたか」
とウイルスが運ばれた可能性を指摘する。
しかし、最大の理由は検査方針にあったという。
「PCR検査をしっかりやっていたことが大きいと思います。北九州市は4月ごろから、PCR検査をたくさんできるように民間企業と組んでいました」(前出・郡山教授)
北九州市は、徹底的な検査で潜在的に潜んでいたコロナを「見える化」し、感染を防ぐという対策を打ち出したのだ。
こうした市の対応を称賛しているのは「医療ガバナンス研究所」理事長の上昌広医師。
「無症状の人でも感染者と濃厚接触した人はPCR検査にかけた。感染症なので、診断・隔離が基本なんです。ほかの自治体も北九州を見習うべきだと思います」
ほかの自治体も同じようにできないのか。
「これまで、厚生労働省がPCR検査を規制してきたんですよ。自治体はみんな厚労省の顔色をうかがっている。ダメなのは首都圏です。副知事や衛生部長に厚労省の官僚が多く、霞が関の顔色をうかがって、自分で動かない」(上医師)
一方で、こんな声も。
愛知医科大学の後藤礼司医師は、
「PCR検査を無症状の人にどんどん行うと、感染しているのに陰性と判断される『偽陰性』が増えてしまいます」
と注意を促す。
“第2の北九州市”はどこ?
先月20日、「神奈川県医師会」が更新した文書『PCR検査の特性と限界』にも、
《新型コロナウイルスのPCR検査の感度は高くても70%程度です。つまり30%以上の人は感染しているのに『陰性』と判定され、『偽陰性』となります》
と記載されている。検査をすり抜けた感染者が普通に暮らしに戻り、周囲の人間と接触してしまうおそれがある。
ベストでなくてもベターな検査方法を模索する中で、上医師は、
「北九州市はようやく世界の標準になりました。今までの日本のやり方が異様で、その証拠に日本はアジアの中ですごく死者数が多いですからね」
と解説。欧米との死者数の違いについて「民度が違うから」と胸を張った麻生財務相も形無しだ。
図らずも北九州市の例から、コロナがまだ消えていないことがわかったが、“第2の北九州市”はどこになるのか? 前出の郡山教授は、
「同じ九州で熊本市は病院の連携がしっかりしているので、PCR検査によって感染者数は増えるかも。
感染のリスクについて言うなら、高齢化率と密集度、両方高い地域がいちばん感染が起こりやすい。静岡、大阪の堺市も高齢化率が高く、密集度が高くなっています。
いちばん低いのは、密集がなくて高齢化率も低い、沖縄のような場所。東北地方も高齢者の割合が高いのですが、人口密度が低いので、それほど感染しないでしょう。川崎市も意外に高齢化率が低いです」
上医師は医療体制が充実すれば検査も増えて、多くのコロナ陽性者が掘り起こされるのではないかとみている。
「日本の医師数は西高東低です。福岡の医師の数は多いんですよ。人口510万の県に医学部のある大学が3校。日本でいちばん医師が多いのは四国の徳島県。(人口比率で見ると)千葉・埼玉が日本でいちばん少なく神奈川も少ない。埼玉県は人口730万人で医学部が1校だけなんです。全然医師の数が違います」
北九州市から得た4つの教訓
関東より東に向かうとどうなるのか。
「東だと札幌は北海道大学、札幌医科大学があり医学部が充実していますね」(上医師)
しかし、コロナを診察する感染症専門医の数に懸念を示すのは、東邦大学感染制御学の小林寅喆教授。
「今は感染症専門医を増やしている段階ですが、すべての病院で充実した対策がとれているとはいいがたい状況です。
専門医は地方で足りていませんね。感染が拡大する地域は、院内感染も起こりやすい。感染を低く抑えておかないと、対策もとりにくい。大都市圏に比べると、地方はその点、ぜい弱なので地方で感染爆発が起きることが非常に危険なんです」
北九州市でも3つの病院でクラスターが起こり、救急患者の受け入れを停止したことで医療体制がひっ迫している。
感染症専門医・呼吸器専門医で日比谷クリニック副院長の加藤哲朗氏は、
「専門医でなくても対応できる部分もありますが、患者の数が増えたり、重症例や院内感染が発生したりすると感染症の専門的な知識が必要になるので、対応が難しくなることがあります」
と、専門医の重要性を説く。
そこで地域の連携を重視するのは、感染症学が専門で昭和大学医学部客員教授の二木芳人さんだ。
「ひとつずつの都道府県では対応できないものがあるから、広域で対応する必要がある。今回も埼玉はボロボロだった。首都圏なら東京、埼玉、千葉、神奈川、場合によっては群馬、茨城、栃木全部で支え合う。そうすれば大きな波が来てもなんとかなる。計画は広域単位で考えるべきです」
さらに、沖縄や東北地方の連携については、
「沖縄は周りに県がないので、連携がとれない。心配です。連携がとれても、高知のように大きな病院が少ないところは、医療体制が弱い。東北地方は広いので、隣の県に行くのも大変。いざというときの連携の段取りを考える必要がある」
まさに、その“いざというとき”に、北九州市は襲われたのだ。第2、第3の北九州市が出てきたとしても、そのやり方は大いに参考になる。
今回の北九州市の事例から前出の郡山教授はこう教訓を語る。
「教訓は4つあります。1番目は緊急事態宣言を解除したので、社会活動を再開すれば必ず感染は起こるということ。2番目に、高齢者施設と医療施設の患者の移動は大きなクラスターを起こしうる。この間の移動を伴う場合は、今より慎重にならなければならない。
3番目は、濃厚接触者は健康観察ではなくPCR検査をすべきだということ。厚労省が最近になって、もっとPCR検査をしなさいと通達を出しています。4番目は受診するのを迷うくらいなら早くしたほうがいいということ。周りに感染させてからでは遅いですから」
北九州市で起きた“第2波”をみれば、ほかの都市も油断はできない状況だ。